boli ale pleurei
Boli ale pleurei. pleurezie
Pleura este fluxul sanguin extensiv; este foarte bogat prevăzut cu sânge; Acesta este echipat cu un capilarele limfatici si vasele limfatice groase de deviere. Acesta conține fibre simpatic și parasimpatic pleurei costale inervează, de asemenea, nervi interkostalnye.
Leziunile pleura la copii sunt rezultatul tranziției de la inflamatorii pulmonare sau alte formațiuni din jur și, ca rezultat transsudativnyh, circulator si conditii mecanice care duc la apariția lichidului și a aerului într-un potențial sau efectiv cavitatea pleurală.
În funcție de calitatea pe care o poate împărți aproape leziunile pleurale în copilărie pe:
- pleurezie seroasă sau seroplastic,
- pleurezie fibrinoasa,
- purulentă pleurezie,
- hemotorax,
- chylothorax,
- pneumotorax.
Modificări în cavitatea pleurală pot fi localizate peripulmonalno și Costal,
- bazale,
- interlobarno, mediastinală,
- complex.
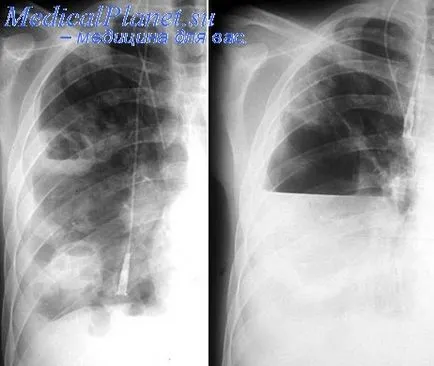
Boala și leziuni pleurale la copii apar cel mai des în primul și al doilea an de viață, precum și până la 3 sau 6 ani de viață.
Inflamarea pleurei se găsesc pentru o varietate de infecții și consecința lor. Aproape toate pleurezie acute sunt caracter exudativa. Cel mai adesea este vorba de procesele secundare, care sunt cauzate de stafilococi, streptococi, pneumococi, în cazul în care bacteriile, micobacteriilor și alte bacterii.
Ei însoțesc multe infecții virale diferite. În funcție de natura bolii și a infecției care stau la baza bolii perioadei reacția pleural exudativa poate fi seroasă sau seros-fibrinoasă, fibrinoasă și purulent. Cu toate acestea, această divizare este destul de schematic, deoarece este cunoscut faptul că efuziunea seroplastic poate conține o cantitate considerabilă de puroi și alte celule.
Fibrinoasă. așa-numita pleurezie uscată însoțită de exsudație lichid în cavitatea pleurală, care se gaseste la autopsie, în părțile inferioare ale cavității pleurale; Acest efuziune este adesea tulbure. În esență este etapa principală a procesului patologic, care în prezent este în mare măsură alterată terapia cu antibiotice, sulfonamide.
În copilărie, pleurezie sunt mult mai probabil decat lor recunosc punct de vedere clinic, deoarece acestea de multe ori nu provoacă semne clinice. Printre acestea sunt cele mai frecvente pleurezia seros sau seros-fibrinoasă, mai ales în cazul în care nu pot recunoaște sinusuri pleurezia trecătoare obișnuite, reacția pleuritica seros în baza plămânului, care poate fi văzut într-o oblic 30 de grade sub poziția laterală, iar unele efuziunilor mediastinointerlobarnye că patolog la datele skiagraficheskih pozitive relevă, în cazuri rare. Este de înțeles că patolog vede de multe ori, mai ales la adulți, fibrinoasă și forme fibroase.
În partea generală a necesității de a aminti răspândirea locală de frecare pleurale zgomot. Ele sunt un fenomen relativ rar în lobii superioară comparativ cu apariția relativ frecvente în lobii mijlocie și inferioară se datorează condițiilor fiziologice.
Umflarea lobul superior este însoțit de numai deplasări minore ale suprafețelor pleurale, în timp ce în timpul inflației din alte părți ale pleurei pulmonare alunecat transversal pe marginile pleurei costale, și creează astfel condiții pentru apariția fenomenului de sunet fricțional.
După cum se știe, o anumită adâncime a zonei periferice a parenchimului pulmonar, precum și dintr-o anumită porțiune intermediarnoy a fluxului limfatic zona pulmonară este orientată în principal către pleura. Acest fiziologic, anatomic și unitatea funcțională poate, în prezența leziunilor inflamatorii care sunt îndepărtate din foaia pleurală, mediază includerea pleura în procesele inflamatorii care au loc în vecinătatea acestora.
Când află paraplevralno focare. Această tranziție a inflamației în pleurei poate fi realizat pe continuitatem. Există anumite nuanțe reacții pleură și distribuția lor în funcție de modul în care pleura a fost desenată în procesul inflamator: partea de jos a parenchimului pulmonar, sau direct din suprafața pleurei, cavitatea pleurală atunci când un patogenilor cădere sau alte substanțe nocive.