Dezvoltarea și structura placentei umane
Placenta (placenta din latină -. Pie, tort, Muffin) - acesta este un organ temporar conectarea fătului la corpul mamei, și oferă troficii, respirația, excreția produselor metabolice ale fructelor și a altor procese importante. La sfarsitul sarcinii, placenta este un disc moale, având un diametru de 15-18 cm, în partea centrală de 2-4 cm grosime, o greutate de aproximativ 500-600gr.
Placenta umană se referă la gemohorialnomu placentele tip, adică Contact direct vilozitati corionice fetale caracterizati, o parte din placenta, cu sângele matern.
Placenta este format din 2 părți: fetale (pars fetalis) și materne (pars MATERNA).
portiune fetale a placentei cuprinde vilozităților corion și aderent la acesta cu membrana amniotic.
Se vilozitati corionice în procesul de dezvoltare distruge endometrul uterului. Extinderea spre miometru, ele formează structura lemnoase - cotiledoane. Cotyledon unitate funcțională este parte structural a placentei și pui de somn stem fetale formate cu ramificațiile sale. O astfel de porțiune cotyledon fetale a placentei aproximativ 200. Distrugerea endometriale uterine de eșantionare villusului format cavitatea - decalaj umple sângele matern. Aceste lacune și cotiledoanele imersate (Figura 15).
Astfel, cuprinde formate porțiuni fetale a placentei: 1) shell amniotncheskuyu care se unește cu suprafața interioară a plăcii corionică; 2) Placa corionica constând din mezoderm extraembryonic (țesut conjunctiv); 3) cytotrophoblast și sincitiotrofoblast, care acoperă suprafața exterioară a plăcii chorionic cu care se confruntă endometru; 4) Nap terțiară cufundat în golurile cu sângele matern (Figura 15).
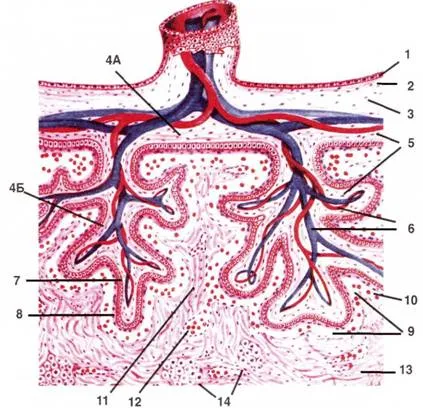
Figura 15. Structura circuitului placentei umane (de VG Eliseev, Yu Afanasyev, EF Kotovski).
și - membrană amniotică: 1 - un singur strat epiteliu prismatic, 2 - lamina propria (țesut dens fibros conjunctiv), 3 - vrac ( „lipicioasă“) țesut conjunctiv între amnios și corion;
b - corion ramificat: 4A - Placă 4B corionica - stem vilozităților. Un astfel de pui de somn, cu toate ramificațiile sale se numește cotiledoane, 5 - țesutul conjunctiv; 6 - vasele ombilicale de ramură; 7 - cytotrophoblast (stratul de celule din interior); 8 - sincitiotrofoblast; Acesta este absent în locurile de contact cu ancorare villusului lamina bazala endometrial; fibrinoidă Langhans - masa fibrinopodobnaya acelular pe suprafața epiteliului (apare in a doua jumatate a sarcinii).
9 - decalaj, 10 - sânge matern, 11 - sept conjunctiv (sept) între golurile; 12 - navele mamă în septembrie, deschiderea în golurile; 13 - lamina bazală, 14 - grupuri de celule deciduale.
Structura părții materne a placentei. endometrul uterului în timpul sarcinii formelor decidua, care este situat în partea de sus a corionul, înconjoară embrionul din toate părțile și formează cochilia exterior. Decidua distinge trei părți:
1. deciduas capsularis - este o parte a endometrului, care este adiacent la corionul neted;
2. deciduas parietalis - este acea parte a endometrului, care este cu oul fetal nu este în contact și în formarea membranelor fetale și placenta nu sunt implicate;
3. deciduas basalis (placă de bază) - este acea parte a endometrului, care se află sub oul fetal și este adiacent la miometru. Extinderea deciduas basalis genereaza partea materna a placentei (Fig. 16).
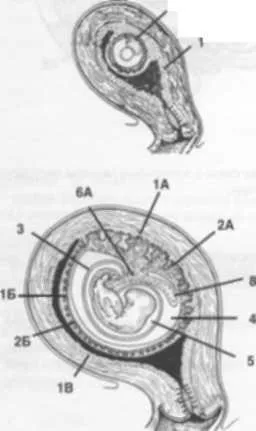
Fig. 16. Embrionul uman în uter.
1A - deciduas basalis, 1B - deciduas capsularis, 1B - deciduas parietalis, 2A - ramificat corionică, 2B - corion neted, 3 - membrana amniotica, corion -polost 4, ekstroembrionalny general, 5 - 6A cavitatea amniotică - piciorul amniotic 7 - alantoida.
partea materna a placentei constă dintr-o placă de bază din care se extind de sept (sept) separarea unei lacune sânge matern în afară. porțiunea mamă formată din detsedualnoy țesut placentar - modificat tesut strat endometriya.V funcțional acest țesut conținut celule deciduale, incluziuni bogate de glicogen, lipide, vitamine. Aceste celule diferențiate de celulele țesutului conjunctiv ale endometrului, ca rezultat al transformării lor. Celulele deciduale sunt limite clare oxyphilous, ovale, rotunde sau ovale nucleu, citoplasmă ușor. Aceste celule efectua funcția trofică.
În placa bazală și CEPT sunt celule ale cytotrophoblast periferice. Aceste celule migrate din cytotrophoblast vilozităților. Cu ajutorul celulelor din partea periferică a cytotrophoblast fetale pui de somn, numit „ancora“, atașată la partea maternă a placentei, pentru a preveni astfel separarea părții fetale a placentei de la mama. Celulele Cytotrophoblast de periferice se aseamănă în exterior celulele deciduale, dar diferă de la ei pronunțat citoplasmatică bazofile.
In golurile placenta placa bazală circulant sânge matern. Acest curge sange prin PNA arterelor deteriorate, pui de somn si spala prin găurile căscate distruse venele înapoi în sistemul circulator al uterului. Actualizarea lacunei de sange in placenta prin fiecare 4 minute.
Porțiunea periferică a membranei bazale ferm fuzionat cu corion neted. Ca rezultat al acestei plăci de capăt este formată, care împiedică revărsarea placenta lacunei de sânge.
bariera placentară dintre sângele matern care circulă în golurile și sângele fetal circulant în vilozități capilar cuprinde 5 componente: 1) trofoblast (Cyto și sincitiotrofoblast); 2) cytotrophoblast membranei bazale; 3) o stromă vilozităților conjunctiv; 4) capilarele membranei banale Villi; 5) endoteliul capilar vilozităților.
Astfel, în condiții normale, sângele fetal și sângele matern nu sunt amestecate, ele sunt separate una de cealaltă bariera placentară.
Dezvoltarea placentei este strâns legată de dezvoltarea de corionica ca prelevarea de probe corionice vilozitatilor este baza părții fetale a placentei. In ziua 6-7 de trofoblast diferențiază într-un strat de celule - strat cytotrophoblast și simplatoobrazny - sincitiotrofoblast; la a 9-a zi de trofoblastice care formează proeminențe în endometrul uterului - pui de somn primare; 12-13 ore de la vilozități corionice creste in tesutul conjunctiv primar - format pui de somn secundar; o a treia săptămână în vilozități începe angiogeneza - nap secundar transformat în terțiar (Figura 17). Această perioadă se numește placentation. Până la sfârșitul celei de a treia săptămână, adică 21 de ore de conexiune este vilozităților vasculară placentară cu vasele din cordonul ombilical, care este, cu sistemul vascular al fătului. Fructul este, circulația placentară. Din acel moment, reducerea inimii embrionului. În viitor, există o creștere semnificativă a vilozităților coriale. Sincitiotrofoblast acoperind vilozități, endometrul creste in peretii vaselor, distrugând integritatea lor, furnizarea unui flux amplu de sânge matern în spațiu intervillous (gap). Acest lucru se întâmplă la sfârșitul a 6-a săptămână de dezvoltare și dă naștere la circulația utero-placentară.
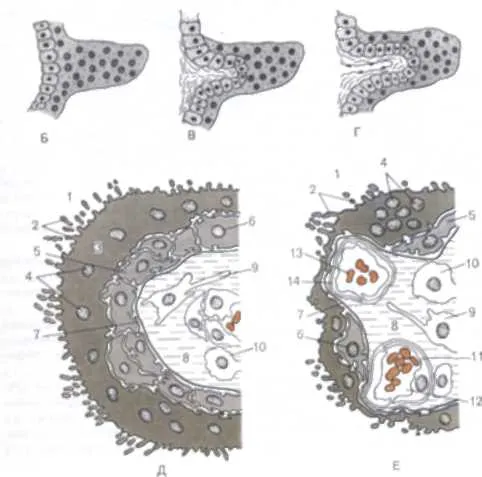
Fig. 17. Formarea vilozităților coriale. A - nap primar; B - pui de somn secundar; B - nap terțiară. 1 - cytotrophoblast; 2 - sincitiotrofoblast; 3 - mezoderm extraembryonic formând vilozități stroma; 4 - un vas de sânge.
Inițial, dezvoltarea stromei țesutului conjunctiv vilozităților este destul de dens, deoarece conține o cantitate semnificativă de acid hialuronic. În acest mic fibroblaste stroma, macrofage și chiar mai puține fibre de colagen. În acest moment (6-8 săptămâni), în jurul vaselor de sange diferentiate celulele conjunctive ale stromei vilozităților. Pentru funcționarea corectă a fibroblastelor nevoie de cantități adecvate de vitamine C și A. Dacă aceste vitamine nu este de ajuns, apoi a rupt legătura de placenta la uter. Cu un conținut de acid hialuronic permeabilitate vilozități stroma este foarte scăzută. Prin urmare, schimbul redus de substanțe între sânge mamei și sânge fetal. În primele etape ale embrionilor embriogenezei nu are nevoie de o mulțime de produse alimentare, astfel încât nu este nevoie de un metabolism ridicat.
Perioada de placentation se termină la 12-14 săptămâni de gestație. Până în acest moment au format numai principalele elemente structurale ale placentei - cotiledoane. Din ziua 50, prin 90 este formarea rapidă a acestora. Prin acest timp, placenta are 10-12 mare, de mică adâncime 40-50, 140-150 cotiledoane rudimentare. Suprafața totală a vilozităților placenta este format din 13-14 de metri pătrați.
Organizarea structurală a placentei este finalizată până la sfârșitul trimestrului I I de sarcină, dar în ceea ce privește morfofuncțională rămâne imatur. maturitatea funcțională a placentei ajunge la a 16-a săptămână de sarcină, atunci când acesta preia toate funcțiile tipice ale ei - respirator, trofice, care produc hormoni, imunitar, excretor.
II trimestru de sarcină se caracterizează prin creșterea și diferențierea canalului de circulație fetale (placenta fetalizatsiya) la care următoarele modificări sunt strâns legate de stroma și trofoblast ramificare corionică - cytotrophoblast și sincitiotrofoblast diluant. In a 2-a jumatate a sarcinii sincitiotrofoblast inlocuit cu tesut fibrinoidă, numit fibrinoidului Langhans. Fibrinoidă Langhans formate de componente plasmatice din sânge și din cauza produselor de descompunere ale trophoblast. Fibrinoidului Langhans realizează aceeași funcție ca trophoblast.
Modificările porțiune de preamestec placenta constă în faptul că porțiunea de suprafață interioară a placentei preamestec (lamina bazală și este acoperit), sept de fibrinoidului Rohr. Rohr fibrinoidului participă în furnizarea de homeostaziei imunologice în sistemul mamă-făt.
În această perioadă ontogenezei de creștere placentar depășește dezvoltarea ploda.K 36 - lea săptămână de placenta ajunge la maturitate funcțională completă. La sfarsitul sarcinii, placenta apar modificari distrofice involutive sau placenta senescenta, care este însoțită de o scădere în zona suprafeței sale de schimb. In timpul acestor schimbări crește depunerile observate fibrinoid zona de depunere a sărurilor de calciu crește numărul de PNA cu semne de dezorganizare și necroză.
Astfel, cele mai importante schimbări morfologice, rezultând în formarea placentei, poate fi reprezentat ca un tabel (Tabel).
Dinamica modificărilor morfologice și funcționale din placenta
La câteva zile după ovulație