Tehnologia electrochimică în tratamentul complicațiilor inflamatorii după rezecția pulmonară, # 07
Pneumonectomy dezvoltat și aplicat aproximativ 60 de ani și 40-70% din toate interventiile chirurgicale radicale pentru cancerul pulmonar, 20-35% la o tuberculoză distructivă pe scară largă, 55-57% în cangrenă pulmonar avansat. Primul Pneumonectomy de succes produs în 1931. Nissen în timpul procesului de supurație în plămâni. In 1937, pentru prima dată a făcut Rinhoff pneumonectomy cu un tratament separat al rădăcinii. În România, un pneumectomie de succes a fost realizată în 1946 V. N. Shamovym bronșiectazie și A. N. Bakulevym in cancerul pulmonar.
Complicațiile cuprind mortalitate de 20-25% - 8-9% ca o intervenție chirurgicală este efectuată la pacienți, de obicei atenuat intoxicație canceroase și purulent împotriva scăderea reactivității imunologice și a proceselor de regenerare. Cauza principală a tulburărilor acute respiratorii externe, schimb de gaze si hemodinamice de pneumonie de aspiratie pulmonar singular, cavitatea empiem pleural și sângerare arrozionnogo - fistule bronhopleurala. Frecvența apariției acestora, este de 100%, atunci când este utilizat în timpul rezecției ligare comune rădăcină, a scăzut la 50%, ca rezultat al metodei introducerii turnichet și apoi la 11,5%, prin utilizarea unor elemente separate de procesare a procesa rădăcină [1].
In clinica distinge primar (PNKB) și secundar (VNKB) incoerență bontului bronșic.
Prevenirea și tratamentul insuficienței bont bronșic, și fistula bronhopleurala după pneumectomie la pacienții cu cancer - o anumită problemă. Când pneumonectomy pentru cancer pulmonar metode convenționale de aplicare separată incidență bronhopleurala fistulei poate atinge 19,2%.
Inconsecventa butuc principal bronhie - cea mai gravă complicație post-operatorie, în care letalitate atinge 50-70% [3], în primul rând pentru că detresa respiratorie, în principal din cauza de ocolire a aerului prin bontului bronsic fistula, este indicat pe fundalul stării grave a pacientului, care se datorează bolii inițiale și intoxicație purulentă.
Empiem cu fistula bronhopleurala după pneumonectomy pentru diferite boli apar in non fistula 2-17% - în 3-13% din cazuri.
Cauzele eșecului bontului bronșic
PNKB apar din cauza încălcării condițiilor necesare pentru vindecarea ranilor prin prima intentie - este zdrobitoare bronhie fălci capsator slabe împletit ciot paranteze separate pentru tantal [5], impunerea suplimentară a cusăturilor comune asupra zonei afectate, ceea ce duce la perturbarea alimentarii cu sange a bontului bronsic si provotsirueschee re incoerență. Perfuzarea ciot tesut este rupt atunci când se alocă bronhie din țesutul rădăcinii în care vasele de sânge sunt supuse bronșică; care deține cusături la nivelul mucoaselor și lumenul bronșic promovează infecții ale țesuturilor plăgilor; intersecția aproape de bifurcare în cazul în care rigiditatea scheletului cartilajului exprimat, provoaca suturi de erupție marginile rănii.
VNKB depinde de astfel de complicații postoperatorii ca sângerare intrapleural, atelectazia și lent desfașurare în parenchimul pulmonar contralateral, răni purulente. Acest lucru se datorează dezvoltării complicațiilor secundare - pneumonie ramane lumina, formarea de cavități reziduale, etc., care provoacă complicații chiar mai grave -. Empiemul, formarea de abces pulmonar contralateral. Acestea, la rândul lor, conduc la formarea și VNKB fistula bronhopleurala [1].
Frecventa fistula bronhopleurala dupa pneumonectomy pentru tuberculoza ajunge la 35%, cancer bronhopulmonar - 30% din bolile cronice supurative - 32% [7].
Astfel, prevenirea eșecului după pneumonectomy ciot bronșică rămâne una dintre cele mai mari provocări pulmonare intervenții chirurgicale [5; 10].
Introducerea metodelor operaționale bronhopulmonologiyu bronhoscopie terapeutice și toracoscopie operaționale, apariția compozițiilor adezive și materialul plastic contribuie la explorarea în continuare noi tehnologii de închidere a fistulei bronhopleurala [4].
Analiza stării fizico-chimică a soluției NaCl izotonică, tratată cu ozon condusă folosind metode de electroni de rezonanță paramagnetice și chemiluminiscenta, au demonstrat că, în medii apoase, ozonul se descompune pentru a forma radicali liberi. Ozonizat Recombinarea salină a radicalilor liberi cu 0,65 mV emisie de vârf este finalizat în 10 minute, care limitează în momentul utilizării produsului finit. Aceste rezultate sugerează inițierea efectului terapeutic al soluțiilor ozonat ca ozonul și radicalii liberi. Datorită reactivității ridicate de O3 și ambalarea dens de lipide si proteine din biomembranelor, și anume membranei plasmatice servesc drept obiectiv principal al acțiunii biologice a ozonului (și a speciilor de oxigen activ) într-o celulă. Modificarea stării fizice și structurale ale membranelor celulare bacteriene, oferind efect bactericid sunt asociate cu degradarea oxidativă a lipidelor (lizofosfatov acumulare, steroli oxidate și acizi grași liberi, niveluri inegale de discriminare diferite clase de fosfolipide) și proteină (covalent proteină-proteină de reticulare, oxidarea grupărilor tiol și triptofan) [6].
Proprietățile de mai sus de hipoclorit de sodiu și soluție izotonică ozonată de NaCl asigură bactericide precizie, antiprotozoare, fungicide, efecte viricid și fibrinolitice, care a stat la baza utilizării lor în diferite secțiuni ale chirurgiei contaminate: în tratamentul peritonitei difuze, osteomielită, foliculară și angina lacunar, pyogenic răni, abcese cavitati de spălare cavitatea pleurală et al. [8].
Produse reduse peroxidare toxicitate (in special dialdehidă malonică) care suferă inactivarea anionului ClO- (14), și un mecanism de acțiune unidirecțională a soluțiilor menționate - purtători de oxigen atomic ne-a servit întruchipare justificare folosind tehnologia electrochimică combinată cu NaOCI și O3.
observație clinică Prezent trata multiple fistule bronhopleurala ciot drept principala măsură a bronhiilor I-III după pneumectomie extins pentru cancer pulmonar, folosind o combinație de tehnologii electrochimice - endoplevrobronhialnoy gipohlorit- și ozonoterapie.
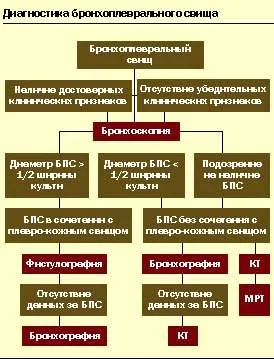
Lista de scanare la pacientul nostru a fost efectuat în conformitate cu propunerea Prilutskoy M. A. [12] Algoritmul de diagnostic pentru examinarea pacienților cu fistule bronhopleurala (vezi. Figura).
Observația de mai sus arată utilitatea și eficacitatea tratamentului ambulatoriu pe termen lung a bronhopleurala fistula principal ciot bronhie după pneumectomie III dreapta nivel pe fundalul empiem aerobă. închiderea acesteia este posibilă fără efectuarea radicală (reconstructiva) operare. La prima etapă într-un spital posibila eliminarea chirurgicala a unei surse de intoxicație endogenă prin irigare și evacuarea drenaj cavitatea pleurală folosind soluția NaClO și reajustarea arborelui bronsic ozonată NaCl izotonică. Acest lucru permite să stabilizeze starea pacientului, pentru a reduce diametrul tractului fistulos și în etapa a doua pentru a realiza ocluzie ambulatorie fistula bronhopleurala prin endoplevrobronhialnogo utilizarea în tratamentul tehnologiei electrochimice combinate si terapia kauterizatsionnoy agent chimic concomitent cu păstrarea dizabilitatea pacientului.
Cazul practica clinică
Pacientul A. 60 de ani, 05/03/98, cu ocazia cancerului central al plamanului drept (Fig. 1) este pneumonectomy extins combinat dreapta (rezecție a pleurei costale, nervul vag), cu elemente separate de procesare rădăcină pulmonare. ciot bronșică unitate cordoanelor de armare suprapuse suplimentar de tip RO-30, format. In perioada postoperatorie tarziu, 29.06.98 a fost diagnosticat cu empiem cronică (Fig. 2), pacientul este spitalizat. Cu condiția de admitere de severitate moderată, purulentă intoxicație, semne de detresă respiratorie Gradul II. tegumente palide, vizibile mai multe mucoase cianotice. Apariția de dispnee după stres fizic pulmonar cu creșterea frecvenței de 30 de respirații pe minut și o recuperare lentă. Pulsul la 105 bpm, tensiunea arterială 120/70 mm. Hg. Art.
Figura 3. Atunci când o comandă CT (A) semnele de scurgere butuc bronhia principal dreapta (săgeată), cantitatea de lichid rezidual în cavitatea a scăzut semnificativ. agent bronhografii (B), contrast Selective în cavitatea reziduală nu este primit ciot strâns efectuarea bronhiilor principale dreapta. Semne ciot etanșeitate confirmată de un IRM T1 modul imagistic ponderat mediastin (B; săgeata) și CT-bronchography (D; săgeata) într-o fistula zonă definită anterior pronunțată segmente posterioare a relevat ingrosare bontului bronsic
cavitatea pleurală este drenat, ea evacuat 300 ml puroi cremos, in care nesporogen verificat microflora aerobă. Ca suport respirator la primul tratament și beneficii operaționale Bronchological folosite aparate auxiliare de ventilație neinvaziv (NVVL) Quantum-PSV (Health-Dyne International, SUA). NVVL efectuate în două ore de amestec aer oxigen (debit: 5 l / min FiO2% 26-30.): Inainte, in timpul si dupa bronhoscopie sub anestezie locală. Valorile Definit de presiune inspiratorie (IPAP - .. coloană de apă de 8 cm) și expirația (EPAP - .. coloana de apă 2 cm) a fost ajustată pentru a obține o stare confortabilă, ventilatorul rezistenței, precum și rata de creștere a oxigenului valorilor presiunii parțiale în sângele arterial.
C având în vedere că severitatea stării pacientului cauzată de intoxicație, a decis să continue cursul tratamentului și de reabilitare SIDA Bronchological cu irigare și evacuarea reajustarea cavitatea pleurală ozonată NaCl izotonică (4,000 g / L O3) soluție endobronhial și NaClO (650 mg / l) intrapleural. După cursul terapiei spus endoplevrobronhialnoy a constat din șase ajutoare Bronchological (de două ori pe săptămână) pe zi si spalarea cavitatea pleurală de două ori (dimineața, seara), fenomene purulente de intoxicație au fost pe deplin decupată. Cu toate acestea, semne minore de infecții ale tractului respirator inferior au ramas - in secrețiilor bronșice în cercetări microbiologice insamantat Klebsiella pneumoniae titru în 1 102 ml media biologică. 09.01.98, cu aparatul tutorial Bronchological chirurgicale BF-TX20 îndepărtat complet și clemele de ligare rămase, iar în cavitatea pleurală a hemitoracelui operat de un cateter transtoracică Folleya. Ca urmare a tratamentului implică utilizarea topică soluție apoasă AgNO3 3-12% pentru perioada de deschidere a fistulei primare in dreapta principal bontului bronhie a scăzut la 0,4 cm la ocluzie totală mikrofistul alta. 09/04/98, pacientul a fost externat în stare satisfăcătoare din spital si transferat la ingrijire in ambulatoriu follow-up într-un centru de chirurgie ambulatoriu (Zach) MC (ca gipohlorit- locala de obicei si terapia cu ozon, cu influenta suplimentara a kauterizatsionnym endobronhial soluție 3-12% din soluție AgNO3 la lumină și zona fistulei gurii). Deoarece transferul la MC Zach pacient a început să lucreze activ.
După cinci luni de tratament ambulatoriu în Zach MC simt le-a îmbunătățit în mod semnificativ: tuse andocat, atunci când o încercare de a provoca tuse accidente vasculare cerebrale separate, individuale spută mucoasă, simptome insuficienta respiratorie nu sunt prezente. In controlul X-ray, CT (Fig. 3) și bronhoscopie din 30.12.98, găsită că bontului este oval, adâncimea sa este mai mică de 1/2 din diametrul gurii bronhiei principal drept. Granulații, edem, hiperemie, fracturi și bronhii principale cartilajului deformare gura nr. Poziția gurii fistulos dobândită conic la 0,2 cm în diametru și cu semne de ocluzie: test de etanșeitate pentru apă negativă. semne ale mucoasei endoscopica plămânul stâng fără inflamație a arborelui bronșic. La semănat GLC și secrețiilor bronșice și conținutul aerobi cavitatea pleural și metaboliți au fost detectați anaerobe. 31.12.98 Folleya, cateterul este îndepărtat. Când controlul imagistica prin rezonanta magnetica (IRM) a hemitoracelui drept după patru luni: cavitatea pleurală drept întunecat uniform, organele mediastinale sunt deplasate spre dreapta, stânga compensatorie câmp pulmonar extins transparență satisfăcătoare. Stump bronhiilor principale dreapta este consecvent.