fibroză pulmonară, carnification
scleroză pulmonară poate avea o origine diferită. Cel mai frecvent scleroză inflamatorie asociată cu bronșită, pneumonie, abces pulmonar, tuberculoza și m. P. Pneumosclerosis exprimată în măsură mai mare sau mai mică, poate apărea și în rezultatul proceselor degenerative, caracterizate prin hipoxie (stază venoasă cronică, atelectazia, emfizem, faza decompensarea structurilor musculare hipertrofiate) sau dezorganizarea țesutului conjunctiv (bolile colagenului sub).
Topografic, în raport cu diferitele structuri ale plamanului, este posibil să se distingă mai multe varietăți de fibroză 1) carnification (Figura 19). 2) scleroza alveolar septuri; 3) scleroza peribronhiilor și perivascular (Figura 20) .; 4) pereții structurilor elastice musculare scleroza vaselor, bronhiole, gurile alveolare (EI Nesterov, 1964) și 5) cicatricile rămase după organizarea de infarct miocardic si alte leziuni necrotice, care precede structurii pulmonare dispare complet.
combinație de modificări sclerotice în diferitele exemple de realizare are loc de obicei.
Când scleroză este o creștere a numărului și argyrophil de etanșare și colagen fibre și o substanță intercelulară amorfă. Numeroase studii Histologists (AA Zavarzin, 1953, și colab.) Și a formării prekollagenovyh demonstrat a fibrelor de colagen prin diferențierea ectoplasmic a fibroblastelor. O astfel de cale de dezvoltare a sclerozei este numită indirectă sau celulară și a sclerozei multiple, care rezultă din proliferarea celulelor țesutului conjunctiv.

Fig. 19. carnification. lumen concrescute ale țesutului conjunctiv alveolelor. Coarsened fibre elastice în septurile alveolare. pata Van Gieson cu fukselinom. x 130.
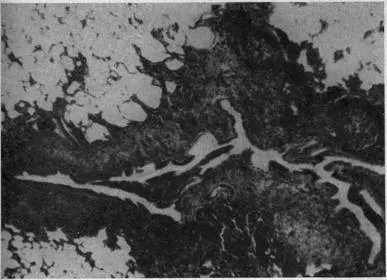
Fig. 20. scleroza peribronhială. pata Van Gieson cu fukselinom. X30.
Împreună cu el mulți cercetători au recunoscut posibilitatea de celule-libere, sau scleroză directă, multiplă, prin care se înțelege o etanșare structuri amorfe și fibroase extracelulare fără elemente celulare. A. Smirnov și Castle (1955) consideră că există substanța de bază a argyrophil țesut conjunctiv în două faze: o amorfe și fibroase, care se pot transforma unele în altele. Înmuierea colagen sau alte proteine, substanta de baza argyrophilic devine dens stare ireversibil, nu este altul decât scleroza acelular. Astfel kollageniziruyutsya ca fibre individuale, supuse anterior dezorganizare (lichefiere) și masa substanței amorfe sunt uneori ocupă zone vaste. IK Esipova (1956) acordă o mare importanță pentru depozite de proteine non-celulare în dezvoltarea fibrozei. Cu toate acestea, în conformitate cu I. E. Nesterov (1964), directa limitata schimbare Scleroza argyrophil preexistent, fibre de colagen si substanta la sol. În ceea ce privește formarea de noi fibre, aceasta necesită participarea fibroblastelor pentru el.
Zonele sclerozate ale luminii apare uneori cantitate excesivă a celulelor musculare netede, care este cunoscut în literatura de specialitate ca „ciroză musculară.“ În același timp, există o neoplasmul de metaplazie musculaturii netede a celulelor țesutului conjunctiv, care se pare că este o adaptare morfofuncțională la lumină în continuă schimbare întindere. Trebuie să presupunem că în anumite zone aflate sub influența repetate de întindere a fibroblastelor transformate în celule musculare netede. Conform observațiilor noastre, acest fenomen este observat de multe ori atunci când procesele sclerotice în copilărie, care se explică prin potențialitățile adaptive de regenerare mai mare de tineri organism. Celulele musculare netede în grupuri, uneori foarte multe, pot aparea in pulmonare intercalații conjunctive de-a lungul vaselor de sânge bronhiilor și în septurile alveolare și în țesutul conjunctiv care a umplut lumenul alveolelor la carnification.
Secțiunile sunt observate cu scleroză diferite modificări vaselor care sunt de obicei asociate cu inflamația sau anterioară vasculară (vasculita după scleroză) sau mai mult - o reorganizare vasculară compensatorie datorită modificărilor hemodinamice.
Multe încalcă fibroza pulmonară elasticitatea și starea pereților bronșice. In functie de localizarea si severitatea, acestea contribuie la dezvoltarea bronsiectazii, emfizem leziuni atelectasis si inflamatie. fibroză Răspândită combinate cu emfizem in cele din urma duce la dezvoltarea de „cord pulmonar“.