Abordări moderne pentru gestionarea rozacee, protecția sănătății din Ucraina

Rozaceea - o boală inflamatorie cronică a pielii caracterizată prin roșeață, aspectul pe fata suprafata vaselor mici și dilatate de sânge (telangiectaziile), papule, pustule și edem. Criterii esențiale pentru diagnostic se implică regiunea frontală centrală (frunte, nas, obraji, bărbie), menținând în același timp periorale pielea neafectată și regiunile perioculare și lipsa de Comedoanele deschise (puncte t. N. K). Boala progresează în absența tratamentului și este amestecat cu tratamentul topic cu steroizi.
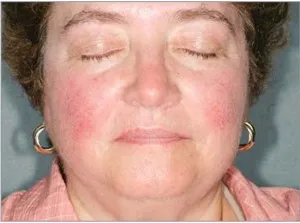
Subtipului II - papulopustuleznaya rozaceei: eritem persistent, papule tranzitorii și pustule în regiunea frontală centrală (Figura 2).

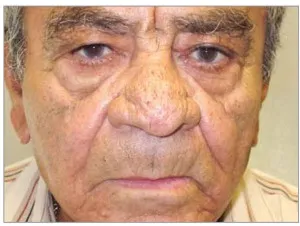
Subtipului III - fimatoznaya rozaceei: pielea îngroșată cu contururi aspre de urechi, obraji, bărbie (gnatofima), frunte (metofima) și un nas (rhinophyma) (Figura 3).
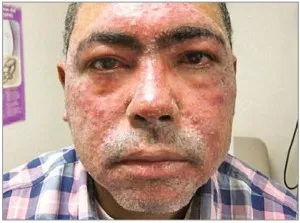
IV subtip - rozaceea oculară: o senzație de uscăciune, arsură, mâncărime în ochi, sensibilitate la lumină, „congestionarea“ ochi; piele asociată rozaceei poate fi prezentă sau absentă (Fig. 4).
Prevalența rozaceei în diferite populații variază de la 1 la 22%, boala este cel mai frecvent la femei. I este cel mai frecvent subtip, urmat subtip al II-lea. Rhinophyma are loc în principal la bărbați cu vârsta de peste 40 de ani. Spre deosebire de facial rozaceea oculară subtip diagnosticat cu frecvență egală la bărbați și femei.
Istoria naturală și fiziopatologia
În ciuda progreselor științei moderne, fiziopatologia rozacee rămâne în mare parte teoretică și necesită un studiu mai aprofundat. În curs de desfășurare dezbatere despre care sunt variante ale bolii: fenotipuri diferite stadii sau într-o singură progresie patologică. Histologic rozaceea detectat limfatici extins și vasele sanguine, și infiltrarea perivasculară a celulelor CD4 T-helper, macrofage și celulele mast. La activarea receptorilor de piele sanatoasa Toll-like (TLR), sub acțiunea fragmente celulare de keratinocite celule de microorganisme patogene stimulează dezvoltarea răspunsului protector coordonat, care este însoțită de eliberarea de peptide antimicrobiene (AMPS), cum ar fi defensins și catelicidine. Inițial AMP propeptidul sunt și rămân inactive înainte ca acestea sunt transformate în fragmente active de proteaze. Rozaceea predispoziție genetică poate determina un răspuns inadecvat la diverși stimuli externi prin TLR, în special la temperaturi ridicate și scăzute, a crescut colonizarea bacteriană a pielii, expunerea la radiații ultraviolete.
ILA LL-37 - a identificat mai întâi într-un cathelicidin uman - eliberat de keratinocite și dermale convertit proteaza seronovoy (kalikreina-5) antimicrobian într-o formă imunogenă. Exprimarea LL-37 este indusă de activarea vitaminei D (sub acțiunea luminii UV), care este însoțită de eritem. Aceasta explică faptul că localizarea primară Acneea rozacee este o persoană a cărei piele este expusă la o expunere mare la soare. LL-37 joacă un rol important în răspunsul inflamator patogen, activitatea antimicrobiană defectuoasa si disfunctii vasculare in rozaceei.
O altă activare proteaza declanșare cathelicidin este upregulation de TLR-2 în keratinocitele sub influența Demodex folliculorum - acarieni saprofite comensale colonizatoare foliculului pilos sebacee ale pielii. D. folliculorum de presă de antigen care mărește sensibilitatea TLR-2 cu dezvoltarea inflamației. Cu rozaceea atașat, de asemenea, agenți microbieni, cum ar fi Bacillus oleronius, Staphylococcus epidermidis, Helicobacter pylori și Clamydophila pneumoniae. Mecanismele exacte prin care aceste microorganisme contribuie la dezvoltarea rozacee nu este instalat.
tratament
În prezent, nici o metodă unică de tratament nu garantează o vindecare completă de acnee rozacee. Agenții farmacologici Totuși utilizați în combinație cu dispozitive medicale pot furniza o îmbunătățire semnificativă, care anterior nu au atins. Deoarece Rozaceea este o boală inflamatorie cronică cu perioade de remisiuni și recidive, obiectivul principal al terapiei constă în cuplarea exacerbările prin metode de mare viteză, urmată de fixarea prin rezultatul modificarea stilului de viață și terapie combinată prelungită. În prevenirea reapariției bolii și pe termen lung controlul unui rol semnificativ pentru evitarea declanșatoare, în special radiații ultraviolete.
Terapia topica. Tartrat de brimonidină - -adrenotsereptorov α2 agonist, singurul medicament aprobat de FDA pentru tratamentul topic al înroșirea feței persistente în rozacee. Mecanismul de acțiune este asociat cu o scădere a vasodilatație pielii. Durata studiului de 1 an brimonidinei tartrat de 0,5% gel folosit 1 p / zi, a demonstrat eficacitatea și siguranța ridicată, indiferent de tratamente concomitente. Reducerea eritemului a fost observată după 30 minute - 3 ore după aplicarea gelului și a persistat pe toată perioada de aplicare.
Un alt medicament eficient pentru reducerea eritem facial este oximetazolina (α1 puternic agonist - și agonist α2 adrenoceptor, parțial); el este în prezent în studiile clinice cu acnee rozacee erimetazno-teleangiektaticheskoy. La pacienții adulți cu eritem refractar asociat cu acnee rozacee, soluție oximetazolina nazal 0,05% aplicat pe piele facial, eritem a redus semnificativ după 1 oră după aplicare, urmată de o ameliorare progresiva persista zile (Fig. 5).

Fig. 5. Înainte de tratament (A) și a doua zi după tratament (B) oximetazolina topic, în combinație cu o cremă hidratantă (2 aplicatii pe zi)
Cand papulopustuleznoy rozaceea FDA a aprobat formulările topice de metronidazol și acid azelaic. Eficacitatea lor, de siguranță, și un cost / eficiență demonstrată în studii clinice randomizate controlate. In mai multe studii mici au demonstrat, de asemenea, eficacitatea produselor combinate conținând sulfacetamide de sodiu 10% și 5% sulf. Cu toate acestea, aceste preparate sunt folosite rar datorită potențialului iritativ miros și de mare.
Cu rozaceea, refractar la formulările de mai sus, pot fi folosiți agenți topici alternativi nu sunt aprobate de FDA. Acestea includ inhibitori de calcineurina topice (tacrolimus, pimecrolimus), macrolide (eritromicină, clindamicină, azitromicina), retinoizi și pemetrin peroxid de benzoil. Pemetrin ca o crema cu 5% este eficientă în special extensivă colonizare D. folliculorum.
Noul medicament ivermectin, sintetizat din compuși naturali, avermectin antiparazitar disponibile în forme orale și topice. Medicamentul are proprietăți antiinflamatoare și acțiune protivokleschevye demodectic eficiente în blefarita cronice.
peroxid de benzoil în monoterapie și în combinație cu un antibiotic (de exemplu, clindamicină) poate fi utilizat la pacienții cu papulopustuleznoy rozacee.
In plus, produsele cosmetice naturale pot fi utilizate pentru preparatele farmaceutice având hidratante, proprietăți anti-inflamatorii si antioxidante. Acestea includ produse care conțin niacinamida, extract de ovăz, fată de mușețel, lemn dulce, cafea, ceai, aloe vera, musetel, turmeric și unele ciuperci. Clinic rezultate semnificative au fost obținute cu lotiune topică care conțin cafeină, gluconat de zinc, bisabolol, extracte din scoarță și eperua palmitoidtripeptid semilună-8. Mai mult, eficacitatea a demonstrat gel topic cu un extract de 4% Quassia Amara și hialuronat de sodiu cu greutate moleculară de 0,2% cremă.
Terapia sistemică. Singurul medicament aprobat de FDA pentru tratamentul sistemic al papulopustuleznoy rozaceei este doxiciclina 40 mg cu eliberare susținută. Sa constatat că concentrațiile doxiciclina subantimikrobnyh inhibă activitatea mai multor metaloproteinaze matriceale, reduce activitatea kalikreina-5, respectiv, LL-37 de producție. Doxiciclina poate fi aplicat în monoterapie sau în combinație cu mijloace topice.
Medicamentele alternative pentru terapia sistemic pentru papulopustuleznom și acnee oculare (neaprobată FDA) sunt tetracicline (doxiciclina si minociclina in doze antibacteriene), macrolide (eritromicina, clindamicina și azitromicina), metronidazol, isotretinoin (în cazuri deosebit de grave, cu toate subtipurile de acnee; Fig. 6) și sulfat de zinc (ca mijloc suplimentar). Rețineți că tetraciclinele sunt contraindicate în timpul sarcinii și alăptării și nu trebuie administrat copiilor.
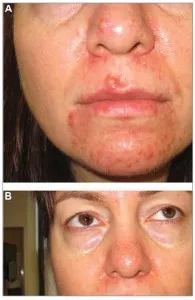
Fig. 6. (a) înainte și după (B) isotretinoin oral pentru dermatită periorală severă (acnee, rosacea)
Laser și terapia cu lumină. Rozaceea colorant puls laser (PDL, 585-596 nm) este cel mai frecvent aplicată, un laser intens pulsate (IPL, 500-1200 nm), cu laser potasiu-titanil (KTP, 532 nm) și cu laser Solid State Nd: YAG (1064 nm) . -laser CO2 și lasere Solid State Er: YAG induce o temperatură semnificativ mai mare a vaporizării, astfel utilizată pentru rhinophyma corecție ablative și alte manifestări fimatoznoy rozaceei (Figura 7.).
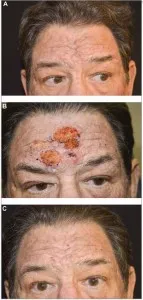
Fig. 7. Înainte (A), imediat după (B) 2 săptămâni de la (C) cu laser ablativ terapie CO2 peste metafimy
Toxina botulinică. Într-un mic studiu de 2 ani durata cu pacientii cu acnee rozacee au primit injecții cu toxină botulinică A (100 U. 7 ml soluție salină) la 0,05 ml locusului. Rezultatele au arătat o reducere semnificativă a eritemului după 2-4 săptămâni de tratament, a persistat pe follow-up (Fig. 8).
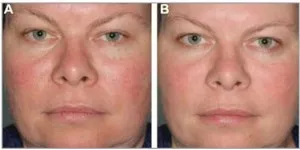
Fig. 8. Înainte de (A) și după (B) terapie intradermica toxina botulinica in asociere cu terapia cu laser
Traducere din limba engleză. Alexei Tereshchenko