Tuberculoasă pleurezie - Pagina 7 - Publicarea nizhgma
Când pneumonia observate debut mai acută a bolii (95,5% din cazuri). La acești pacienți, există un factor de hipotermie (35,5%), leucocitoza cel mai adesea marcat (71%) și viteza de sedimentare a hematiilor ridicată (84,4%).
semne radiografice de efuziune pleurală în pleurezie tuberculoasă și parapneumonic sunt foarte similare în mai multe moduri: înfrângere unilaterală, cu aceeași frecvență liber, și adeziv inchistate pleurezia. Frecventa efuziune regresie foarte rapidă (în decurs de 3-5 săptămâni, din momentul detectării sale) în ambele boli variază între 2,4-4,3%.
Principalele semne radiologice, distinge pleurezie tuberculoasă și parapneumonic servi ca natura și localizarea modificărilor pulmonare.
În 30% din cazurile de efuziuni pleurale tuberculoase combinate cu tuberculoză pulmonară focal, infiltrative, diseminate sau cavernos. Sediu de tuberculoză inflamatorie focare de obicei verhnedolevaya. In pneumonia, pleurezia complicate, focale, segmentale și umbrire polysegmental găsite în zonele inferioare (95%).
dificultăți de diagnosticare sunt în general asociate cu interpretarea modelului umbră. se concentreze pneumonic și efuziune sunt dinamice si rapid regresa. Leziunile tuberculoase și trucuri pentru aceeași perioadă de timp nu se schimba.
Studiu exudat cu efuziune parapneumonic în 40% din cazuri, vă permite să instalați un factor microbian, în timp ce tuberculoza efuziune menține sterilitatea. Creșterea Oficiului materialului se observă doar în 10-12% din cazuri, cu un răspuns în termen de 1,5-2 luni. În ceea ce privește biopsia pleurei, negativ pentru tuberculoza nu exclude posibilitatea de ea. În lipsa certitudinii trebuie să se aibă în vedere diagnosticul tuberculozei și să pună în aplicare monitorizarea pe termen lung a pacienților, mai ales in varsta de 35-40 de ani.
Ca și în cazul tuberculoza, pneumonia și posibila dezvoltare rapidă și regresie a revărsat pleural. În astfel de situații, problema diagnosticului ar trebui să se bazeze pe date clinice complexe despre pacient. Avand in vedere thoracoscopy si biopsia pleurală, în absența unor dovezi fiabile a tuberculozei (inflamație Bugorkova, MBT +), în special la cei cu vârsta de 35-40 de ani, este imposibil de a elimina complet tuberculoza. În această situație, este justificată terapia de susținere antituberculos și înregistrarea dispensar.
imagine cu raze X a procesului de verhnedolevogo elemente de polimorfism de inflamație, excreție bacteriană (MBT +), lipsa de efuziune de regresie în decurs de 4-5 săptămâni, da toate motivele pentru stabilirea etiologia efuziune tuberculozei.
Toate cazurile de pleurezie tuberculoasă, însoțite de tuberculoză pulmonară sub orice formă, nu are nevoie de un diagnostic diferențial.
Aproximativ 40-70% din pleurezie maligne inregistrate in cancerul pulmonar. Cea de a doua cea mai mare rata de detectie de efuziune este cancerul de san, urmata de cancer altor organe (stomac, intestin, vezică urinară). Imagini de pleurezie tuberculoasa si cancerul difera: cancerul de efuziune bilaterală se observă în 7 ori mai des, iar pentru efuziunea progresivă sau stabilă - de 8 ori mai mare decât tuberculoza. cancerul pulmonar Pleurezia este hemoragic (vezi. Tabelul. 2).
Caracteristica distinctivă principal poate fi considerată o imagine a leziunilor pulmonare: manifestări pulmonare ale tuberculozei este însoțită de efuziune pleurală în 30% din cazurile de cancer în 70% din cazuri sunt determinate de semnele corespunzătoare cancerului pulmonar central sau periferic, metastazei cancerului la alte site-uri.
Când pleurezie, condiționată de cancer pulmonar centrale, detectat endo / stenoza peribronhială Lobito. proces de verificare morfologică ajută bronhoscopie și biopsie. Diagnosticul diferential cel mai dificil cu carcinom bronchioloalveolar imagine tuberculoza complicată cu efuziune. Pe fondul țesutului pulmonar a scăzut de transparență pleurezie lungă perioadă de timp nu poate fi detectată. Astfel, spre deosebire de modelul in tuberculoza, focarele pulmonare nu au nimicirile si sunt situate in plamani mai mici.
În absența modificărilor critice pulmonare în diagnostic sunt metode suplimentare de investigare a altor organe și sisteme (CT, ultrasunete, MR, endoscopie și colab.).
Studiu exudat asupra celulelor maligne in procesul de informare cancerului doar 30% din cazuri.
Mezoteliom a pleurei în 90% din cazuri sunt diagnosticate la persoanele de peste 40 de ani. Manifestările clinice ale bolii (cu excepția situațiilor în care mezoteliom pleurei sunt deja într-un stadiu avansat) nu poate servi drept criteriu pentru a se distinge de pleurezie tuberculoasă.
Diagnosticul diferential al pleurezie tuberculoasă și mezoteliom pleural fază exudativa este metoda cea mai informativa a radiației complexe (raze X, ecografie, CT) examen (Fig. 13).
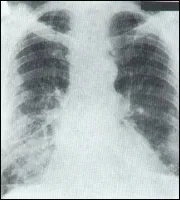
Fig. 13. Radiografia unui pacient cu mezoteliom pleural dreapta
lichid Regresia timp de 3-4 luni, este cel mai frecvent in efuziuni pleurale bacilară (90%). mezoteliom pleural, în ciuda evacuarea sistematică a fluidului, acesta din urmă construiește rapid și volumul său este redus sau nu, sau treptat crește.
Pleurale ingrosarea 5-10 mm pe o suprafață mare, rugozitatea și îngroșarea pleurală turbofan, unii pacienți - în combinație cu distrugerea sternul și coastele (. Fig.14), există 90% dintre pacienți cu mezoteliom.
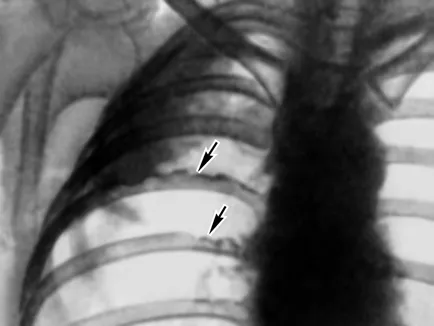
Fig. 14. model XRD al unui pacient cu mezoteliom pleural (porțiuni indicate prin degradarea săgeți nervuri)
Este dificil de recunoscut pleurezie tuberculoasă și mezoteliom în masă scăzută a țesutului tumoral. În acest caz, procesul este adesea considerată ca fiind tuberculoza. Eșecul tratamentului, recuperarea rapidă după evacuarea lichidului trebuie să evite caracterul malign al efuziunii. Prin urmare, mai multe exudat citologie, și cu un rezultat negativ - biopsia Thoracoscopic sunt condiție obligatorie de diagnosticare.
Modificări similare pot fi masive la suprapuneri reziduale nodular tuberculoza pleural și difuză mezoteliom pleural sau placă. In tuberculoza creste masive spre cupola diafragmei, în timp ce mezoteliom afectează toate părțile pleurei (fig. 15).