presiunii intraoculare normale (PIO), constată oftalmolog ambulator
presiunea intraoculară - o forță de fluid în interiorul ochiului, care susține forma și asigură consecvența circulației nutrienților.
- Pt = normal până la 23 mm Hg. Art. (P0 la 21 mmHg)
- Pt = medie cuprinsă între 23 și 32 mm Hg. Articolul (P0 22 și 28 mm Hg)
- Pt = inalta 33 mm Hg. Articolul (P0 de 29 mm Hg)
În cazul în care sunt toate același fluid luat intraoculară (umoarea apoasă) și, pentru unele căi fluxurile departe de ochi?
BB se formează în timpul zilei, la o anumită rată (1.5-4.5 l / min), care actualizează conținutul camerei anterioare o dată la fiecare 100 de minute. Noaptea, fluidul de formare este redusă de două ori. Lichidul este eliberat printr-o combinație de proces activ și pasiv (difuzie, ultrafiltrare, secreție). Aproximativ 70% din umoarea apoasă este secretat în mod activ procesele amelanotice ale epiteliului ciliar. Acest proces are o importanță majoră de transport de sodiu.
Este cunoscut faptul că ciliar epiteliul nu are inervație independent de vasele sanguine ale corpului ciliar simpatici din abundență, care acționează prin medicamente antiglaucomatoase, cum ar fi simpatomimetic și B-blocante.
Mecanismele de reglare a eliberării de lichid intraoculare nu este încă pe deplin înțeles. Datele confirmă accelerarea formării umorii apoase la pacienți cu GPUD (unghi deschis glaucom), nr.
Există două moduri de scurgere de lichid:
- meshwork trabecular (TC) (baza)
- uveoscleral (alternativă)
Până la 90% BB trece prin TC în canalul Schlemm și în venele episclerale. Această cale de iesire depinde de presiunea. Creșterea rezistenței la scurgere, legate de vârstă sau proces patologic, necesită o presiune mai mare pentru a menține o viteză constantă de scurgere, ceea ce provoacă o creștere a presiunii intraoculare. Cel puțin 50% din rezistență este localizată la nivelul cardului TS yukstakanalikulyarnogo, se crede că în glaucom rezistența la acest nivel este prea ridicat. Aproximativ 10% din fluxul de explozibil cade pe calea uveoscleral. BB curge prin spațiile interstițiale în mușchiul ciliar și supratsiliarnye spațiu supraarahnoidalnye, iar apoi urmează prin capul unei vene vortex sau sclera. ieșire uveoscleral este independentă de presiune și scade odată cu vârsta.
(Figura 1.1) fluid secretat de epiteliul ciliar și, rotunjirea ecuatorul cristalinului, ar trebui să fie din camera din spate în față. Prin trabecular umoarea apoasă intră canalul meshwork Schlemm și frunzele de cameră anterioară. Apoi se ajunge la canalele de colectare și episcleral venele. Cea mai mare rezistență la scurgere are loc la nivelul rețelei trabeculare. O parte din umoarea apoasă părăsește ochiul prin spațiu supraarahnoidalnoe se numește uveoscleral sau alternativă mod fluxul.
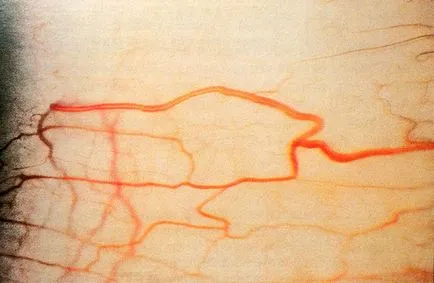
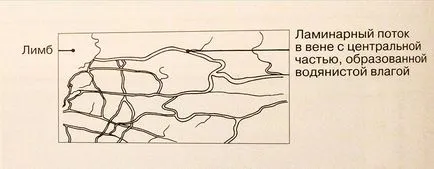
(Figura 1.2) BB prin canalul Schlemm intră canalele colectoare (sclera), care sunt golite în venele conjunctivei. Aceste anastomozele sunt văzute ca „venă de umor apos“ conjunctivei.
(Figura 1.3), rețeaua trabeculară (TC) este format dintr-un (yukstakanalikulyarnogo) departamentele interioare și o placă exterioară a grătarului. Rețeaua lamelar este împărțită în porțiunea uveal (dispusă între pintenul scleral și rădăcina irisului) și o parte a corneei-scleral (între cornee și pintenul scleral). porțiune de placă este format din plăci conjunctive cu un cadru de colagen și elastină fibre acoperite cu celule trabeculare. Regiunea Yukstakanalikulyarnaya are fascicule de colagen și constă dintr-un elastic straturi de rețea și de celule (celule zăbrele) înconjurate de substanță intercelulară. Pentru pinten sclerală și departamentele interne ale rețeaua trabeculară atașat mușchiului ciliar.
presiunea intraoculară se măsoară cu ajutorul tonometria
Principiul se bazează pe deformarea membranei ochiului de forțe externe (tonometrul). Există două tipuri de deformare a corneei sub forma:
- impresie (Impresie)
- aplatizare (applanation)
Pentru utilizarea de zi cu zi tonometru Goldmann tonometrie, Maklakova dinamic contur tensiometru sau Pascal diferite tipuri de tonometre non-contact. Pentru screening-ul sau de uz casnic, tipul tensiometru transpalpebral Pra-1 și tensiometru de inducție de tip I-Care TA01i.
Tonometriei este de două tipuri: de contact și fără contact.
# 1 valoare PIO poate fi găsit prin palpare, care include două tipuri:
- palparea directă a ochiului, de exemplu, pe masa de operație după anestezie
- prin pleoape (transpalpebral), în acest studiu este necesar pentru a închide ochii și privi în jos, vârfurile degetul arătător este plasat pe pleoapa superioară, și alternativ apăsând pe ochi poate fi vazut pe presiunea din interiorul
Este de dorit în studiul palpa ambii ochi. Pentru a evalua rezultatele, și datele de înregistrare, utilizând 3-Bowman sistem de notare ex. Această metodă nu este de screening.
# 2 Applanotsionnaya tonometry pe Maklakov (AN Maklakov în 1884)
După anestezia corneei este plasat pe suprafața corneei greutatea sinker standard de 10 c, forma sa este similară cu o lungime cilindru metalic tubular de 4 cm, cu o bază largă, cu incrustatii de porțelan alb cu diametrul de 1 cm 2 laturi. După sterilizare suprafața platinei vopsea uns (collargol cu glicerol), pacientul se afla pe o canapea, folosind degetul mare și degetul arătător al medicului îl împinge pe pleoape și le ține ferm de un bob creion special coborât pe cornee. Sub influența presiunii corneei platinei este deformată (aplatizat), iar la vopseaua intersecție se spală off. Pe suprafața platinei rămâne cerc corespunzătoare zonei de contact dintre platinei și cornee. Amprenta rezultată este transferată într-o foaie de hârtie cu alcool lubrifiat.
Aceste măsurători au fost exprimate de către medic, după compararea suprafeței de amprentă digitală a liniei de măsurare. În acest caz, este mai mică zona cercului, cu cât nivelul de IOP. Această metodă de măsurare se numește tonometric (Pt). De asemenea, în setul de greutăți sunt greutatea 5, 7,5, 10 și 15 c. Pentru a estima presiunea, măsurată prin platine standard utilizat noua linie adevarata IOP (P0), dezvoltat de AP Nesterov și EA Egorov). (Figura 1.4)
# 3 In cele mai multe metode (de exemplu, Goldmann) folosește principiul aplatizarea corneei (applanation), bazată pe faptul că pentru aplatizarea suprafața corneei trebuie să forțeze proporțională cu amploarea IOP care susține curbura corneei.
Date pentru medici:
Goldmann aplanație tensiometru are o suprafață de 3,06 mm 2, în care efectul tensiunii superficiale elimină influența rigiditate a corneei. Adâncimea depresiunilor este mai mică de 0,2 mm, este deplasată 0,5 ml de umoare apoasă, iar presiunea intraoculară este crescută cu mai mult de 3%, care nu are nici o semnificație clinică. cap aplanație are un centru transparent, care este construit dublu prismatice dispozitivul.
Înainte de a examina opera anestezie epiteliului cornean și sa colorat cu fluoresceină, a fost vizibil pentru meniscului fluidul lacrimal în jurul capului aplanație. Prism este iluminată cu lumină albastră la un unghi al lămpii cu fantă, corneea este examinată prin capul aplanație, care a lăsat la sfârșitul studiului pe suprafața corneei. Forța aplicată aplatizarea corneei treptat crește cu roata, montat pe unitatea de bază și gradate în milimetri de mercur.
# 4 transpalpebral tonometria
Diferența acestei metode în absența contactului direct cu corneea. Datorită mișcării nuia în cădere liberă și contactul cu suprafața elastică a pleoapei superioare. In tija de contact de la momentul măsurării PIO, este o membrane oculare rapide de compresie, în special sclera.
Tensiometru Diaton-O1 „unelte“ vă permite să obțineți rezultate în mmHg corespunde cu adevărat IOP. Măsurarea folosind acest tensiometru poate fi efectuată într-o poziție predispuse sau așezat.
tonometriei aplanație contac (pneumotonometry) folosesc împingere a aerului care deformează cornee, și înregistrează timpul necesar pentru o anumită aplatizare a corneei. De data aceasta este proporțională cu IOP. Precizia acestor măsurători se reduce odată cu creșterea IOP. Avantajul principal este lipsa de contact cu suprafața oculară, care elimină posibilitatea de transmitere a infecției și nu necesită anestezie locală, astfel încât această metodă este ideală pentru studii de screening. Ochii Norma pneumotonometry sunt numere de la 9 la 21 mmHg, dar nu sunt întotdeauna corecte, deoarece acestea nu iau în considerare toate proprietățile biofizice ale corneei.
Perkins tensiometru - versiunea manuală a dispozitivului, care utilizează principiul prismă Goldmann. Dispozitivul se sprijină pe fruntea pacientului și inelul fluoresceină văzute prin lentila convexă, prisma este conectat la cap. Dispozitivul este adesea utilizat pentru a măsura IOP la copii într-o stare de anestezie sau la pacienții care nu pot sta în fața unei lămpi cu fantă.
Tonometriei analiza datele rezultate, permit numere absolute PIO, variații diurne, diferența dintre ochi și fluctuațiile ortostatice IOP. fluctuații ale nivelului diurn IOP, iar diferența dintre ochii lui nu mai mari de 23 mm Hg și, în cazuri rare până la 4-6 mm Hg Cu cât PIO medie, mai mari pot fi variații diurn IOP.
De exemplu, pentru pacienții cu nivel normal de bază a presiunii intraoculare de 17-18 mmHg (presiunea ochiului 17-18 mm) fluctuație nu trebuie să depășească 4-5 mm Hg în timp ce pacienții cu valori inițiale 23-24 mmHg fluctuațiile normale pot fi de 5-7 mm Hg Pentru pacienții cu glaucom pseudoexfoliativ este caracterizat prin fluctuații diurne scara mai mare (până la 8-13 mm Hg), și pentru pacienții cu glaucom cu presiune normală poate să rămână în valoarea normală medie (5 mm Hg).
Principalele tipuri de nivel IOP fluctuație poate fi după cum urmează:
- Normal (drepte, care se încadrează, dimineața) - ophthalmotonus dimineata de mai sus, mai jos și seara
- Reverse (ascendent, seara) - în nivelurile de dimineață IOP mai jos și deasupra seara
- Ziua - maximizare oftalmotonusa diagnosticată în 12-16 ore
- Curba humped - presiunea crește în dimineața, la prânz ajunge la apogeu, iar apoi snizhantsya 15-16 ore pentru a ajunge la minim și apoi începe să crească din nou până la 18 și este redus treptat în timpul seara și noaptea
- Tip plat - nivel IOP în toate zilele la fel
- fluctuații de presiune în timpul zilei - nestabil. Nivelul maxim al IOP poate avea loc la diferite momente ale zilei
fapte interesante: înseamnă japonezii PIO a fost de 11,6 mm Hg locuitorii din Barbados - 18,1 mm Hg PIO este mai mare la pacienții mai în vârstă.
Rezultatele măsurătorilor folosind metode applanation IOP afectează grosimea corneei centrale (ODM), care este de asemenea diferit pentru oameni diferiți. Examinarea pentru măsurarea grosimii corneei sau pachymetry numit Corneometer, această metodă ia în considerare mai jos. (La crearea Goldmann applanation tensiometru grosimea corneei sa presupus egal cu 520 de microni, cu o măsurătorile de grosime mai mici va fi prea mic, cel mult - .. Umflarea medie a grosimii corneei umflã 10 microni în mod artificial rezultatele măsurătorii cu 1 mmHg Aceste fapte sunt de o mare importanță după chirurgie cu laser pe cornee). grosimea corneei, cu atât mai bine.
procesele de umoarea apoasă și izolarea acestuia stau la baza reglementării IOP:
- PIO variază în funcție de o schimbare a poziției corpului, și în funcție de momentul zilei
- PIO pe timp de zi este întotdeauna mai mare în poziția culcat pe spate
- PIO tinde să crească în dimineața
- PIO are de asemenea fluctuații sezoniere, în creștere ușoară în timpul iernii
- În mod normal, presiunea este de obicei simetrică în ambii ochi
Trebuie remarcat faptul că persoanele cu glaucom primar cu unghi deschis, PIO de la 17.00 la 19.00 este normal, iar 19.00-21.00 este în creștere rapidă. Se vorbește despre importanța măsurătorilor frecvente ale presiunii intraoculare în tratamentul. Tratamentul chirurgical pentru glaucom reduce semnificativ oscilațiilor circadian.
tonografie
Studiu ochi hidrodinamică oferă caracteristici cantitative ale produsului și fluxul din ochi IOF. În prezent, tonografie utilizate pentru a evalua rezultatele tratamentului. Când tonografie măsurat: Coeficientul de scurgere luminozitate (C) al camerei de umiditate volum minut (P) umorii apoase, adevărata PIO (P0) și coeficientul Becker (KB). Cercetarea poate fi realizată pe o schemă simplificată (pentru AP Nesterov). În acest caz, nivelul IOP se măsoară de două ori succesiv cu o mică greutate 10 c. Apoi stabili sinker 15 g timp de 4 min. După măsurarea cilindrului astfel de compresie și inversat din nou măsurată sarcină IOP 15 c.
tonografie electronic furnizează date mai exacte cu privire la ochi de performanță hidrodinamic. Acest tonometriei prelungit (4 min) folosind un tonografie electron. În anesteziat metoda de picături de ochi (alkain, inokain) da platine înregistrarea fluxului de fluid și scoate datele în aparat. In efectuarea studiului, următoarele date: nivelul ratei presiunii intraoculare (P0 = 10 la 21 mm Hg), luminozitate coeficient de scurgere (BT - rata pentru pacienții cu vârsta peste 50 de ani - mai mult de 0,13). Alți parametri: F (debit lichid) = nu mai mult de 4,5 și KB (raport Becker) - 100 (Tabelul 1.1.).
Pachymetry (Corneometer)
Pachymetry - Metodă de măsurare a grosimii a corneei, la unul sau mai multe puncte. Examinarea grosimii corneei este produsă prin două metode principale: optic si ultrasunete (contact si imersiune). Examinarea grosimii corneei necesare pentru corectarea eventualelor indicatori tonometry progresie prognoza de glaucom. Grosimea medie a corneei într-o zonă optică (ODM), la indivizii variază într-o gamă largă, medii 551 microni la femei și la bărbați - 542 microni. variație diurn indicatorilor ODM sunt de aproximativ 6 microni în medie.
În prezent, conform indicatorilor de pachymetry ODM pentru a clasifica pe:
- subțiri (520 microni)
- normal (> 521<580 мкм)
- gros (> 581 microni)
În același timp, a făcut diviziune suplimentară condiționată de cornee subțiri și groase pentru:
- Ultrasubtiri (441-480 microni)
- ultratolstye (601-644 microni)
Tabelul 1.2 prezintă cifrele orientative pentru tratamentul corectiv al relației dintre ODM și nivelul de IOP.
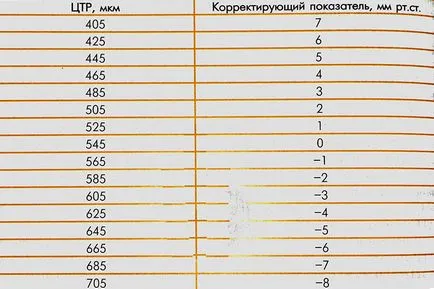
Pachymetry nu poate fi utilizat la copii, edem și distrofii corneene precum chirurgia post-refractiva pe cornee. Scăderea efectului grosimii corneei zonei optice pentru următoarea tonometriei: pneumotonometry -> tonometru Goldmann tonometru Maklakova. De asemenea, este necesar să se ia în considerare abaterile extreme ale ODM-urilor de norma medie a populației, în special în cazurile de suspiciune de glaucom presiune intraoculară normală, sau în cazurile cu hipertensiune oculară.
În următorul articol veți învăța despre patologia de presiune și metodele de diagnosticare sale intraoculare.