Tipuri de aritmii în infarct miocardic
Tipuri de aritmii în infarct miocardic. Prognosticul pentru aritmii datorate infarctului miocardic.
Prognosticului benigne. minor (nu duce la tulburări ale hemodinamicii nu au afectat semnificativ prognosticul și nu necesită un tratament special), tahicardie sinusală (ST); ritm supraventriculare (ritm cardiac de la 90 la 120 bătăi / min); migrația pacemaker a atriilor; Rare (mai puțin de 5 ori pe minut) PES și VES. Astfel, CT exprimat (simptom negativ) apare din durere, frica hipoxemia, disfuncție semnificativă a ventriculului stâng și hipovolemie datorită activității excesive a sistemului nervos simpatic compensator cu hemodinamica stabile. Acest ST nu are nevoie de tratament, dar dacă persistă mai mult de 48 de ore de la momentul apariției MI, cauzele secundare ale dezvoltării sale trebuie să fie corectate, ca dozele prescrise mici de AB.
Prognosticului nefavorabil (frecvența cardiacă mai mică de 40 bătăi / min sau mai mult de 140 bătăi / min): ST sau SC; frecvente sau grupul PES, VES politopnye și timpurie (ca precursori VT); BAV gradul I și II; blocarea acută a dreptului sau bloc de ramură stângă; Blocada două grinzi. Aceste aritmii nu conduc la încălcări ale hemodinamica, dar poate în mod semnificativ povara starea pacientului. AARP prescrise în mod individual, în funcție de mărturie.
"Heavy" (ritm cardiac mai puțin de 40 bătăi / min sau mai mult de 140 bătăi / min): TSP; eșec SU; Bloc AV II (Mobitts-2) și gradul III; SSS (tahi, bradiforma), TV instabilă. Acestea conduc la tulburări hemodinamice pronunțate și complicații (colaps, SH, OL).
Pune viața în pericol aritmii ventriculare. VT stabil (agraveaza si conduce la hemodinamici VF); VF (prespitalicești cauze de mortalitate de 60%, de multe ori apare în primele 12 ore); ventriculară asistolie. Acesta din urmă apare rar, în cazul în care terminalul nu este o manifestare a insuficienței cardiace progresive sau de bypass coronarian. Acestea necesită aritmie în principal din cardioversiune (IET), adică defibrilare sau pacing (ECS). Uneori (în TVS epileptice recurente sau VF) este administrat în continuare intravenos amiodaronă sau lidocaină.
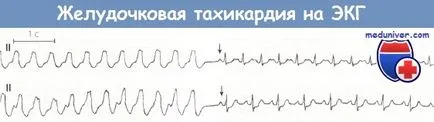
Partea inițială a ECG indică tahicardie ventriculară (frecvența ventriculară de 140 pe minut), care după aymalina administrarea intravenoasă (indicată de săgeata în jos) mutat brusc la ritm sinusal.
Pe complexele a 2 ECG, 5, 8 și 11 de descărcare de fund.
extrasistole atriale (PES) este adesea detectat pe un fond de infarct miocardic (de obicei, ca urmare a creșterii presiunii în DM, stimularea autonomă excesivă sau cu CHF latentă) nu este periculoasă pentru viață (nu sunt asociate cu mortalitate crescută și dezvoltarea disfuncției severe a ventriculului stâng mai târziu) și rareori necesită speciale tratament. Disponibilitate EPR indică adesea dilatare atrială formarea latentă din cauza prezenței HF și poate precede uneori forme mai grave de aritmie.
Când extrasistole atriale tratament specific nu este necesară, dar este necesară precauție - pacienții trebuie să fie sub supravegherea unui monitor, și, uneori, ajunge în interiorul verapamil profilactic, amiodarona sau P-blocante. Astfel, în cazul în care PES frecvente (mai mult de 1 din 6 min) apare posibilitatea de a dezvolta AF, TA, TPB și DOS. Pentru edem PES frecventă procainamida intravenoasă.
extrasistolele ventriculare (VPB) - cele mai frecvente tulburari de ritm cardiac în infarctul miocardic. Astfel, GEN gradul 1 (cel puțin 30 de ore în 1) și 2 (mai mult de 30 la 1 oră, separat și identice) clasificarea Lown înregistrate în mai mult de 2/3 din pacienții cu infarct miocardic, dar nici un efect asupra incidenței VF. Aceste ESV nu necesita tratament, deoarece ei înșiși AARP pot provoca aritmii. Se arată că VES în primele două zile ale MI adesea mai sigure - acestea nu sunt un vestitor al VF și nu necesită tratament. Dar ESV frecvente care au loc în termen de 2 zile după infarct (datorită disfuncției severe a ventriculului stâng) au un prognostic saraci - lansarea VT și VF.
Când paroxysm tahicardie ventriculară instabilă (durată de 4 la 1 complecșilor min) prognostic înrăutățește semnificativ. Primary VF apare frecvent și fără aritmie prealabilă, sau chiar se poate dezvolta în timpul tratamentului cu aritmii existente; VES clasa 3 (polimorfa, în mod frecvent - 5 în 1 min), VES clasa a 4-a (pereche, salvă de trei sau mai multe - un episod scurt de VT) și clasa a 5-VES (timpuriu, «R pe T") trebuie să ne trunchiate urgent, după cum se poate dezvolta o ieșire rapidă în VF, mai ales pe fondul declinului capacității de efort și cardiomegalie. În mod normal, UE (lidocaină) este alocat doar cu frecvente de grup, VES, până la „jog“ VT instabil.
Tratamentul tahicardiei ventriculare în primele 24 de ore de spitalizare pentru infarct miocardic sunt similare cu cele din perioada anterioară.
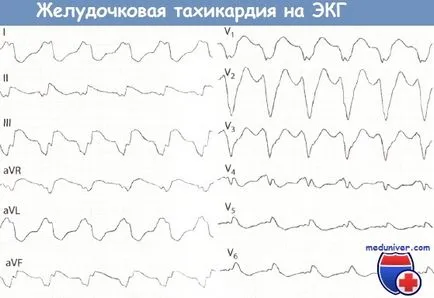
în urmă cu 6 ani, pacientul a suferit un infarct miocardic a peretelui inferior. Rata ventricular de 130 pe minut.
Barb QRS lărgit și distorsionat și seamănă cu configurația blocadei LNPG.
În ciuda acestor schimbări, un Q dinte mare în derivațiile II, III, și aVF indică vechi MI inferior. O încălcare clară a repolarizarea.